慢性颈椎疼痛(Chronic Cervical Pain, CCP)作为现代社会的常见病症,其发病机制涉及肌肉骨骼系统、神经系统及心理因素的多维交互。传统治疗多聚焦于局部结构矫正,而颅骶疗法(Craniosacral Therapy, CST)则从生物动力学角度提出系统性解决方案。本文将深入解析其作用原理。
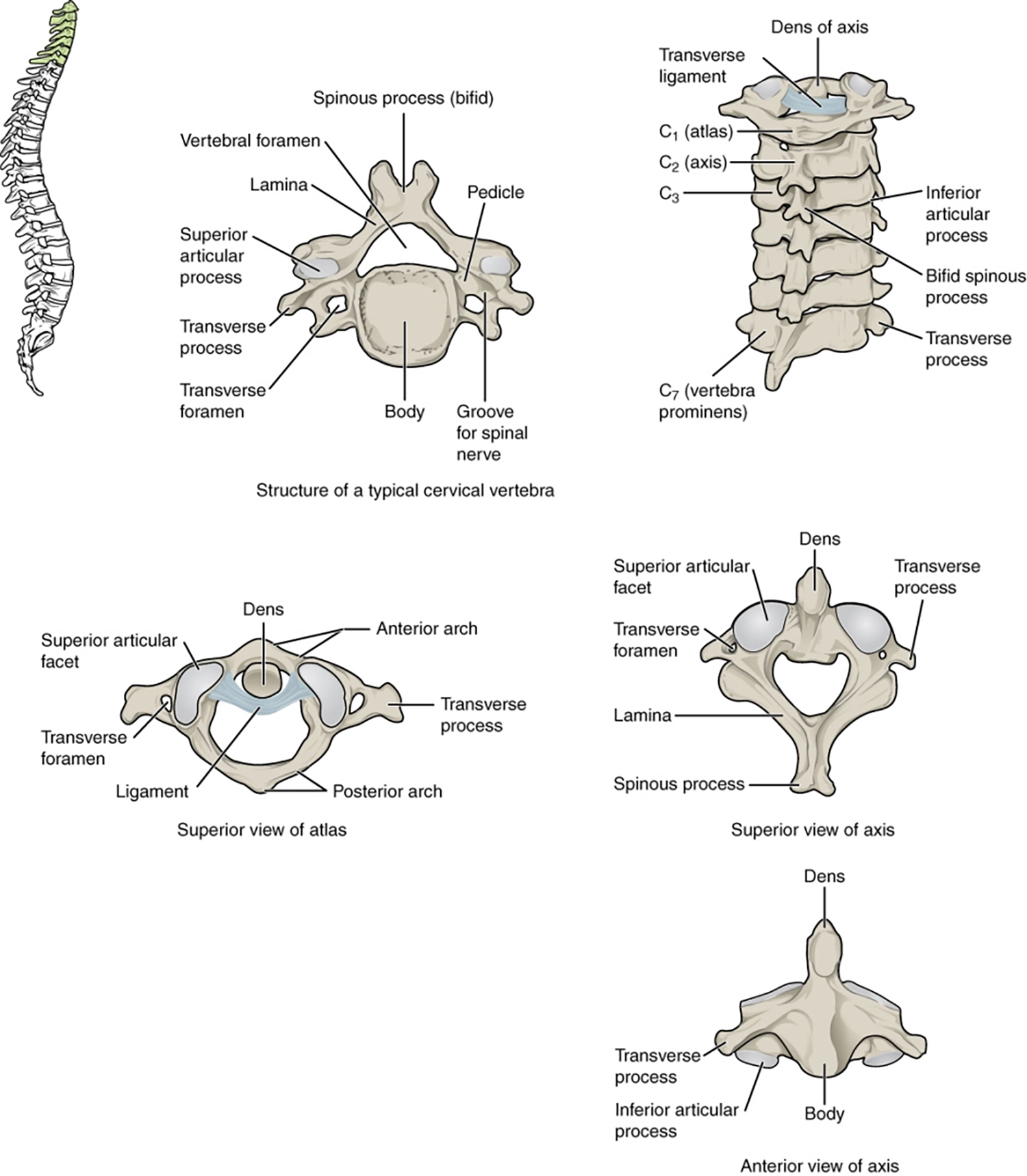
一、颅骶系统的解剖学基础
1.核心结构组成
硬脑膜系统:贯穿颅骨、脊柱至骶骨的连续性膜结构
脑脊液(CSF)循环:每分钟6-12次的生理性波动节律
颅缝微动机制:成人颅骨存在的0.2-0.5mm生理性位移
2.与颈椎的解剖关联
寰枕关节硬脑膜附着点:机械张力传导的关键节点
颈神经根鞘的硬膜延续:神经-筋膜耦合的解剖基础
椎动脉与脑膜淋巴系统的流体动力学联系
二、慢性颈椎疼痛的病理机制
1.机械性因素
椎间关节三维运动失调(耦合运动丧失)
颈深屈肌与斜方肌的张力失衡
筋膜粘连导致的运动单位募集异常
2.神经生理学改变
脊髓背角神经元中枢敏化(Central Sensitization)
交感神经持续兴奋引发的血管收缩
脑干网状结构对疼痛通路的调控异常
三、颅骶疗法的干预机制
(一) 流体动力学调节
CSF波动优化
通过轻触(<5g压力)改善蛛网膜颗粒引流效率
调节脉络丛分泌功能,恢复CSF的β-内啡肽浓度
案例研究:MRI相位对比成像显示治疗后CSF流速提升18%
(二) 硬膜张力再平衡
颅颈交界区松解技术
枕骨下肌群-硬脑膜张力链的力学解耦联
寰椎横韧带硬膜附着的应力释放
临床测量:治疗后颈屈曲ROM平均增加12°
(三)自主神经重置
迷走神经刺激效应
蝶骨-颞骨技术对颈静脉孔区域的间接调控
心率变异性(HRV)研究显示副交感活性提升27%
对HPA轴功能的正常化作用
(四)中枢疼痛处理重构
边缘系统调节
通过颅顶触觉输入影响岛叶疼痛矩阵
fMRI证实治疗后默认模式网络连接增强
疼痛阈值提升的持续效应(随访3个月仍保持41%改善)
四、临床应用规范
1.标准化操作流程
评估阶段:颅骶节律不对称性检测(SRT技术)
干预技术:额骨抬升法、骶骨减压术等10步程序
疗程设计:每周2次×4周的强化干预方案
2.禁忌症管理
急性颅脑损伤、脑积水患者的风险规避
椎动脉夹层的预防性筛查要点

颅骶疗法通过独特的生物力学-神经体液整合路径,为慢性颈椎疼痛提供了突破性的干预视角。其价值不仅在于症状缓解,更在于恢复人体固有的自我调节能力。未来研究需进一步明确不同病理分型的响应差异,推动精准化应用。
(本文干预方案实施需在专业医师指导下进行)


